
「グレーのTシャツが着られない」「会議中に汗が止まらず、腕を上げるのが怖い」―
―そんな切実な悩みを抱えながら、どこにも相談できずにいる方は少なくありません。
脇汗の問題は、単なる体質の問題ではなく、服選びや仕事、対人関係まで左右する深刻な「生活の質の低下」に直結します。
汗が止まらない原因は、自律神経やホルモンバランス、あるいは何らかの疾患が隠れているケースもあります。
そのため「とりあえず市販の制汗剤」という対策だけでは、根本的な解決へのチャンスを見逃しているかもしれません。
本記事では、原因の見極めから重症度のセルフチェック、効果的な製品の選び方、そして医療機関での治療まで、今の悩みから一歩抜け出すための情報を整理しました。

自分に最適な解決策を見つけるためのガイドとして、ぜひ活用してみてください。
本記事のリンクには、広告が含まれます。
【ご注意】
本記事は情報提供を目的としており、診断・治療を行うものではありません。
症状が強い・急に悪化した・全身症状を伴う場合は、自己判断せず皮膚科などの医療機関にご相談ください。
脇汗が多い——それは「体質」だけの問題ではないかもしれない

エクリン腺とアポクリン腺——汗の出どころが違えば対策も変わる
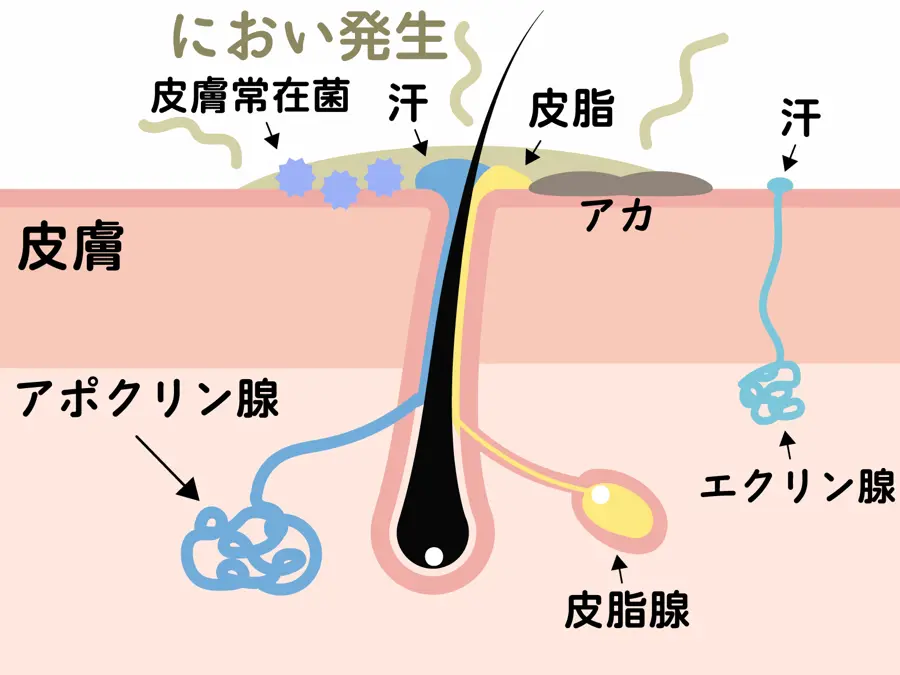
脇には2種類の汗腺があります。
まず知っておきたいのがこの違いです。
エクリン腺は全身に分布する汗腺で、体温調節を担います。

脇汗の量に直接関わるのがこちらです。
一方、アポクリン腺は脇・乳首周辺などに分布し、独特の成分を含む汗を分泌します。
これが皮膚の常在菌に分解されることで、ニオイ(ワキガ)の原因になります。
つまり、「脇汗が多い」という悩みと「脇のニオイが気になる」という悩みは、出どころが異なる別の問題です。
量に困っているのか、ニオイに困っているのかを整理することが、対策の第一歩になります!

脇汗が多くなる主な原因
精神性発汗と自律神経の関係
緊張やストレスがかかると、交感神経が活発になり、エクリン腺が刺激されて発汗が増えます。
これを「精神性発汗」と呼びます。
「プレゼンの前になると脇が一気に濡れる」「電車に乗っただけで汗が出る」という経験をお持ちの方は、このタイプが関与している可能性があります。
精神的な緊張がなくても汗が出るケースもあり、日本皮膚科学会の原発性局所多汗症診療ガイドライン2023年改訂版では、「温熱や精神的負荷の有無にかかわらず大量の発汗が起こる」状態も原発性局所多汗症の定義に含まれています。
手のひらの汗が気になる方も、同じ自律神経・精神性発汗のメカニズムが関与しています。手汗がひどい方へ、体質だからで終わらせないで!原因や治療法を解説もあわせてご覧ください。
ホルモンバランスの変化
ホルモンバランスが大きく揺れ動く更年期や生理周期、妊娠中などは、どうしても発汗量が増えやすくなるもの。
なかでも更年期特有の「ホットフラッシュ(ほてり・のぼせ)」に伴う発汗は、脇を含めた全身に現れるのが特徴です。
「ある時期を境に、急に汗が止まらなくなった」という戸惑いの背景には、こうした避けられない体の変化が隠れているケースも少なくありません。
肥満・食事・飲み物の影響
体が大きいほど体温を発散させるのに多くの汗が必要になります。
また、辛い食べ物・アルコール・カフェインは発汗を促進させる作用があり、摂取後に脇汗が増えやすくなることがあります。
肥満気味の方向けの漢方薬として知られる防風通聖散については、防風通聖散で本当に痩せる?薬剤師が正直に答えますで効果と注意点を詳しく解説しています。
「単なる暑がり」と「原発性局所多汗症」の違い
日本皮膚科学会のガイドラインでは、原発性局所多汗症を「頭部・顔面、手掌、足底、腋窩に、大量の発汗が起こり、日常生活に支障を来す状態」と定義しています。
原発性局所多汗症の診断の目安は、明らかな原因のない局所の過剰発汗が6か月以上続くことに加え、
①25歳以下での発症
②左右対称
③睡眠中は止まる
④週1回以上の発汗
⑤家族歴
⑥日常生活への支障
の6項目のうち2項目以上を満たすことです。

これらの項目を複合的に確認することが大切で、「睡眠中に止まる」という1点だけで単なる暑がりとの区別はできません。
国内のWebアンケート(60,969人対象)では、原発性局所多汗症の有病率は10.0%。
腋窩(脇)に限れば5.9%と報告されており(同ガイドライン)、「脇汗が多くて困っている」という悩みは決して珍しくありません。
しかし、同調査での医療機関への受診経験率はわずか4.6%。
悩んでいても受診に至らない方が圧倒的に多いのが現実です。
「脇汗が多いくらいで病院に行っていいのか」とよく聞かれます。
でも受診経験率4.6%という数字が示すように、圧倒的に多くの方が我慢しているのが現状です。
一人で抱え込まず、まず薬剤師に相談することから始めてみてください。

脇汗増加の背景に病気が隠れている場合——受診を急ぐサイン
脇汗が多い原因が、体質ではなく病気であるケースもあります。
日本皮膚科学会のガイドラインでは、二次性(別の病気が原因)の発汗増加として、以下が鑑別対象に挙げられています。
・ 甲状腺機能亢進症(動悸・体重減少・手のふるえを伴うことがある)
・ 低血糖・褐色細胞腫などの内分泌疾患
・ 感染症・悪性腫瘍
・ 薬剤性(服用薬が原因の場合)
・ 不安障害などの精神疾患
以下のような状況では、体質だと決めつけず皮膚科などに相談してください。
- 急に脇汗が増えた(以前とは明らかに違う)
- 全身にも汗が多い
- 夜間(就寝中)にも汗をかく
- 発熱・動悸・体重の急な変化・手のふるえを伴っている
自分の脇汗はどのくらい深刻?重症度をセルフチェックする

HDSSで確認する——4段階の重症度目安
日本皮膚科学会Q&Aでは、多汗症の重症度判定にHDSS(Hyperhidrosis Disease Severity Scale)が使われていると紹介されています。

以下の4段階で自分の状態を確認してみてください。
・ HDSS 1:汗は気にならない、日常生活への影響はない
・ HDSS 2:汗は我慢できる、日常生活への影響はほとんどない
・ HDSS 3:汗はどうにか耐えられるが、しばしば邪魔に感じる
・ HDSS 4:汗は耐えがたく、いつも日常生活の邪魔になる
HDSS 3〜4が重症の目安とされており、この段階では医療機関での相談が選択肢に入ってきます。
日本皮膚科学会の診断基準——6つの項目で確認する
原発性局所多汗症の診断は、「明らかな原因のない局所の過剰発汗が6か月以上続く」ことに加え、以下の6項目のうち2項目以上に該当する場合とされています(日本皮膚科学会ガイドライン)。
①25歳以下で発症した
②左右対称に汗が出る
③睡眠中は発汗が止まる
④週1回以上、過剰な発汗が起きる
⑤家族に同じ症状の人がいる
⑥日常生活(仕事・対人関係・服選びなど)に支障がある

これはあくまで診断の目安です!
「当てはまるから確定」ではなく、「受診を検討するきっかけ」として使ってください。
【チェックリスト】医療機関への相談を検討するタイミング
以下に複数当てはまる場合は、皮膚科への相談を優先してください。
・ 市販の制汗剤を使っても効果が感じられない
・ 服の種類や色を制汗目的で制限している
・ 会議・面接・外出など特定の状況を避けるようになった
・ 仕事や学業に集中できなくなっている
・ 発汗が急に増えた、または全身に及ぶ
同ガイドラインが引用する調査では、腋窩多汗症による労働生産性損失は月312.9億円と試算されており、学業・仕事に影響があった人が17.1%、なりたい職業を諦めた人が6.6%にのぼります。

「汗のせいで将来の選択肢まで狭まっている」のは、受診して改善を目指す十分な理由になります。
脇汗とワキガ(腋臭症)は別の悩み——混同しやすい理由と違い

汗の量と臭いは別々の問題
「脇汗が多い=ワキガ」と思い込んでいる方が多いのですが、この2つは原因が異なります。
脇汗の量はエクリン腺から出る汗の量に関係します。
一方、ワキガ(腋臭症)はアポクリン腺からの分泌物が皮膚の常在菌に分解されることで特有のニオイが生じる状態です。

汗の量が多くてもニオイが強くない方もいれば、汗は少なくてもニオイが気になる方もいます。
自分でできるワキガのセルフチェック
以下の項目は、ワキガの傾向がある方に多いとされる特徴です。
・ 耳あかが湿っている(ねっとりしたタイプ)
・ わきの下が黄色く変色した衣類がある
・ 家族にワキガの人がいる
・ 市販の制汗剤ではニオイが抑えられない
ニオイが気になる場合は、脇汗対策と合わせてワキガ(腋臭症)の観点でも皮膚科に相談することをおすすめします。

自宅でできる脇汗対策——制汗剤・グッズの選び方

制汗剤(デオドラント)の種類と成分の違い
一般にドラッグストアで販売されている制汗剤の多くは医薬部外品です。

「汗を抑える」「ニオイを防ぐ」といった効果が認められていますが、治療薬ではありません。
塩化アルミニウム配合製品の特徴と使い方
塩化アルミニウムは汗腺の開口部に作用し、発汗を物理的に抑制する成分です。
日本皮膚科学会のガイドラインでは、10〜20%塩化アルミニウム単純外用が原発性腋窩多汗症の治療選択肢として推奨度Bで示されています。
市販品では低濃度のものが多く、皮膚への刺激を感じた場合はすぐに使用を中止してください。
また、脇が濡れている状態では刺激が増すため、乾いた状態に塗布するのが基本です。
医薬部外品と医療機関での対応の違い
- 医薬部外品の制汗剤:
効果が認められているが、治療薬ではない。
ドラッグストアで購入可能。
- 医療機関での塩化アルミニウム外用:
ガイドライン上の治療選択肢として10〜20%塩化アルミニウムが示されているが、現時点で多汗症を効能・効果として承認された医療用医薬品の塩化アルミニウム外用剤はない。
医療機関では院内製剤等として用いられることがある。
「市販の制汗剤を何度試しても効果がない」という場合は、皮膚科への相談で治療の選択肢が広がることがあります。
脇汗パッド・吸水インナーの活用
即効性と手軽さを求めるなら、脇汗パッドや吸水インナーも有効な選択肢です。
衣類への汗染みを物理的に防ぐため、治療的なアプローチとは異なりますが、外出先での不安を軽減するのに役立ちます。
ただし根本的な改善にはならないため、症状が強い場合はセルフケアだけで完結させないことが大切です。
制汗剤を効果的に使うための塗り方・タイミング
- 脇を清潔に洗い、完全に乾かしてから使用する
- 就寝前(発汗が少ない時間帯)の使用が効果的なタイプもある
- 使用後、衣服がすぐに乾くまで待ってから着用する
- 毎日続けることで効果が安定しやすい

「塗るタイミング、実は夜寝る前がポイントなんです」と伝えると、多くの方が驚かれます。
発汗が少ない就寝前に塗布することで、汗腺への作用がより安定しやすくなります。
生活習慣の見直しで脇汗を和らげる

食事・飲み物の影響
辛いもの(カプサイシン)やアルコール、カフェインといった刺激物は、交感神経を優位にして発汗を促す働きがあります。
大切な予定がある時期や汗をかきたくない場面が続く時は、これらを少し控えるだけでも、不意な汗を抑える助けになるはずです。
また、体脂肪の増加も発汗量を増やす一因。
適正な体重を維持することは、脇汗のコントロールだけでなく、全身の健康を守る上でも欠かせない長期的な習慣と言えるでしょう。
入浴・ストレスケア・睡眠の整え方
精神性発汗が強い方には、自律神経を整えるアプローチが参考になる場合があります。
- ぬるめのお湯(38〜40℃)でゆっくり入浴する
- 就寝前のスマートフォン使用を控えて副交感神経を優位にする
- 深呼吸・ストレッチ・マインドフルネスなどのリラックス習慣を取り入れる
- 十分な睡眠時間を確保する
これらは脇汗を「治す」ものではありませんが、交感神経の過緊張を和らげることで発汗量が落ち着く場合があります。
睡眠の質を下げる薬の影響や、睡眠薬との付き合い方については、睡眠薬で翌朝だるい人へ。薬剤師が教える「自分に合う薬」の見つけ方も参考にしてください。
医療機関での治療——セルフケアで足りないときの選択肢

抗コリン外用薬(エクロックゲル・ラピフォートワイプ)とは
近年、原発性腋窩多汗症に対して承認された外用薬として、エクロックゲル5%(ソフピロニウム臭化物)とラピフォートワイプ2.5%(グリコピロニウムトシル酸塩水和物)があります。
それぞれのPMDA資料はエクロックゲル5%、ラピフォートワイプ2.5%で確認できます。
これらは医療機関で処方される医薬品であり、一般向けに「効果がある」と断定することは適切ではありませんが、既存のセルフケアで十分な効果が得られない方への選択肢として、皮膚科医に相談する価値があります。
抗コリン作用と注意すべき副作用
外用抗コリン薬は、汗腺の分泌を抑制する作用がある一方で、抗コリン作用として口渇・便秘・散瞳・霧視・排尿困難などの副作用が報告されています(PMDA・エクロックゲル関連資料)。
また、眼への混入を避けることが重要とされています。
使用中に異常を感じた場合はすぐに使用を中止し、処方医または薬剤師に相談してください。

使用可否や注意点は医師・薬剤師に必ず確認が必要です。
塩化アルミニウム外用——医療機関で相談されることがある外用療法
日本皮膚科学会のガイドラインでは、治療の選択肢として10〜20%濃度の「塩化アルミニウム」の外用が推奨されています。
ただ、意外なことに現時点では、多汗症の治療薬として正式に承認・市販されている医療用の塩化アルミニウム製剤は存在しません。
そのため、多くの医療機関では病院内で独自に調剤した「院内製剤」という形で処方されているのが現状です。
取り扱いの有無や具体的な使い方は、受診先の皮膚科で詳しく確認することをおすすめします。
A型ボツリヌス毒素注射——重症例での保険適用条件
重度の原発性腋窩多汗症と診断された場合、A型ボツリヌス毒素の局所注射が保険適用となる場合があります。
PMDAの審査資料では、各腋窩50単位を10〜15か所に投与する方法で、投与4週後の発汗重量レスポンダー率が88.5〜100.0%、16週後が82.2〜91.2%と報告されています(いずれもプラセボより有意に高い結果)。
ただしこれは重症例(HDSS 3〜4かつ発汗量が一定基準以上)を対象とした医療行為です。
「ボツリヌス注射を打てば必ず改善する」という保証ではなく、治療の選択肢として医師に相談するための参考情報としてご活用ください。
効果には個人差があります。
機器による治療——既存治療が不十分な場合の選択肢
日本皮膚科学会のガイドラインでは、既存の治療法では思うような効果が得られない場合の選択肢として、医療機器を用いた治療が条件付きで提示されています。
具体的には、マイクロ波やレーザー、フラクショナルマイクロニードルRF、高密度焦点式超音波(HIFU)など、さまざまなアプローチが挙げられています。
これらは多くの場合、自由診療(保険適用外)となるため、費用や具体的なプランは施設によって大きく異なるのが現状です。
また、効果の持続性やダウンタイム(術後の経過)にも個人差があるため、まずはカウンセリングで詳細な説明を受け、納得した上で判断することが欠かせません。
手術(外科的治療)——腋臭症との関連と位置づけ
原発性腋窩多汗症の標準的な治療アルゴリズムの中心は、抗コリン外用・塩化アルミニウム外用・抗コリン内服・神経ブロック・ボツリヌス毒素・機器治療です(日本皮膚科学会ガイドライン)。
外科的手技(反転剪除術など)は、ワキガ(腋臭症)に対して適応されることがある治療法であり、多汗症とは異なる文脈で検討されます。
多汗症とワキガを同時に悩んでいる場合は、どちらが主訴かを整理したうえで皮膚科医に相談し、適切な治療方針を確認することが重要です。
保険適用の有無も個別の診断によって異なります。
何科を受診すればいい?受診前に準備しておくこと

皮膚科が基本——受診時に伝えるべき情報
脇汗が多い症状の相談先は、基本的に皮膚科です。
受診時には以下の情報を整理して伝えると、診察がスムーズになります。
・ いつから症状が始まったか
・ どんな場面で特に汗が多くなるか
・ 睡眠中に汗をかくか否か
・ 左右どちらか、または両側か
・ 日常生活への影響(服選び・仕事・対人場面など)
・ 現在服用中の薬(お薬手帳があれば持参)
・ これまで試したセルフケアと効果の有無
現在飲んでいる薬が発汗増加に関係している場合もあるため、薬の情報は特に重要です。
皮膚科受診前に薬局で薬剤師に相談し、薬剤性の可能性について確認しておくのも一つの方法です。

「何を伝えればいいかわからない」という方がとても多いです。
お薬手帳を一枚持っていくだけで、服用中の薬から薬剤性の可能性を医師がすぐ確認できます。
受診前にぜひ薬局へ立ち寄ってみてください。
保険適用になる条件と自由診療の違い
「重度の原発性腋窩多汗症」と診断された場合、A型ボツリヌス毒素製剤を用いた注射など、一部の治療は保険適用となるケースがあります。
一方で、特殊な機器を用いた治療の多くは、今のところ自由診療(全額自己負担)となるのが一般的です。
保険が使えるかどうかは、医師による診断や症状の重さによって判断が分かれるポイント。
「どこまでの範囲を保険でカバーできるのか」については、受診した際に医師へ直接確認しておくのが、最も確実で安心できる方法と言えるでしょう。
まとめ——脇汗の悩みは一人で抱えなくていい

脇汗が多い状態には、体質によるもの(原発性局所多汗症)と、背景に病気がある二次性のものがあります。
いずれも自己判断で「仕方ない」と諦めるより、症状の程度と自分の生活への影響を整理したうえで、適切な対処を選ぶことが大切です。
今日からできる3つのステップ
ステップ1:
HDSSと診断基準を参考に、自分の脇汗が「体質の範囲」か「医療相談が必要なレベル」かを確認する。
急な症状の変化・全身症状を伴う場合は、早めに受診を。
ステップ2:
日常生活に支障が少ない場合は、塩化アルミニウム配合の制汗剤を正しく継続使用しながら、食事・ストレス・睡眠の見直しを並行して行う。
ステップ3:
市販品で効果が感じられない、日常生活への影響が大きい、急に症状が変化した場合は、皮膚科へ。
お薬手帳を持参し、症状を具体的に伝えることで診察がスムーズになります。
「汗が多いくらいで病院に行くなんて……」と、一人でためらう必要はありません。
脇汗の悩みは、今や医学的なアプローチでコントロールできるもの。
治療の選択肢も着実に広がっています。
一人で抱え込まず、まずは専門医や身近な医療の窓口で相談し、自分に合った解決策を探ることから始めてみましょう(参考:日本皮膚科学会 原発性局所多汗症診療ガイドライン2023年改訂版)。

グレーの服が着られるようになった、人目を気にせず腕を上げられるようになった——そんな変化が、脇汗の悩みを抱えていた方から聞こえてくるたびに、受診を勧めてよかったと思います。
一歩踏み出す勇気を、ぜひ。